PD-1/PD-L1 免疫治療不限制適應癥。程序性死亡受體-1(programmed cell death protein-1,PD-1)是人體重要的免疫檢查點,它屬于 CD28 家族成員,主要表達于活化的 T 淋巴細胞、B 淋巴細胞和巨噬細胞表面。PD-L1 和 PD-L2 是 B7 家族成員,前者主要表達于活化的 T 細胞、B細胞、巨噬細胞和樹突狀細胞等,此外,在胸腺、心臟、胎盤等內皮細胞和胰島β細胞等表面也有所表達。PD-L2 在活化的巨噬細胞、樹突狀細胞和少數 B 細胞上表達,在腫瘤組織中表達較少。正常情況下,PD-1 通過與其兩個配體 PD-L1 和 PD-L2發生作用,抑制 T 淋巴細胞功能,防止自身免疫疾病產生。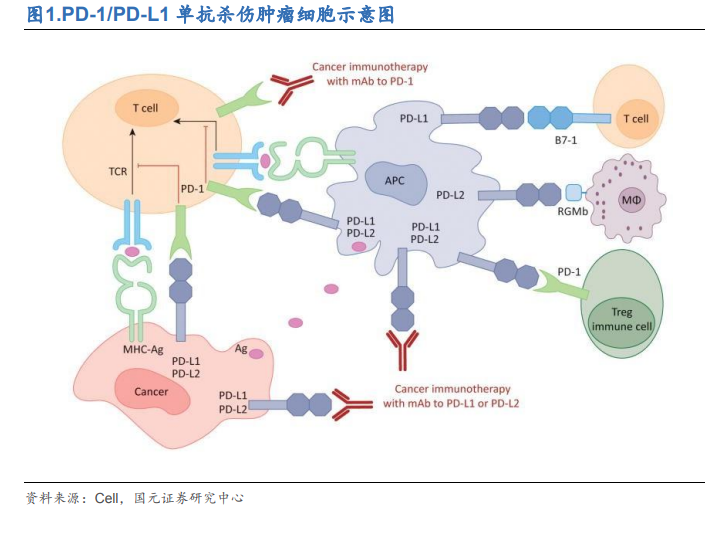
目前海外上市六款 PD-1/PD-L1 藥物,通過適應癥拓寬,實現產品放量之路。2014年,MSD 的 Keytruda(簡稱 K 藥)和 BMS 的 Opdivo(簡稱 O 藥)先后獲批上市,適應癥均為黑色素瘤的二線治療。但隨后,O 藥率先獲批 NSCLC 的線治療,而 K藥則在拓寬適應癥上相對落后,從銷售額來看,2015-2016 年期間,O 藥遙遙領先于 K 藥。2017 年開始,隨著 K 藥在適應癥拓寬之路上不斷成功,其銷售額實現快速增長,NSCLC 的一線用藥獲批更是奠定了它的王者地位。此外,羅氏的三聯方案于 2018 年 12 月獲批 NSCLC 的一線用藥,雖然獲批時間晚于 K 藥,但羅氏通過其貝伐珠單抗聯用方案,有望在 NSCLC 領域實現較快增長。總體而言,PD-1/PD-L1藥物雖然一直是研發的紅海領域,但由于其廣譜的抗癌效應,市場格局也并非一成不變,未來如何發展,還需靜觀其變。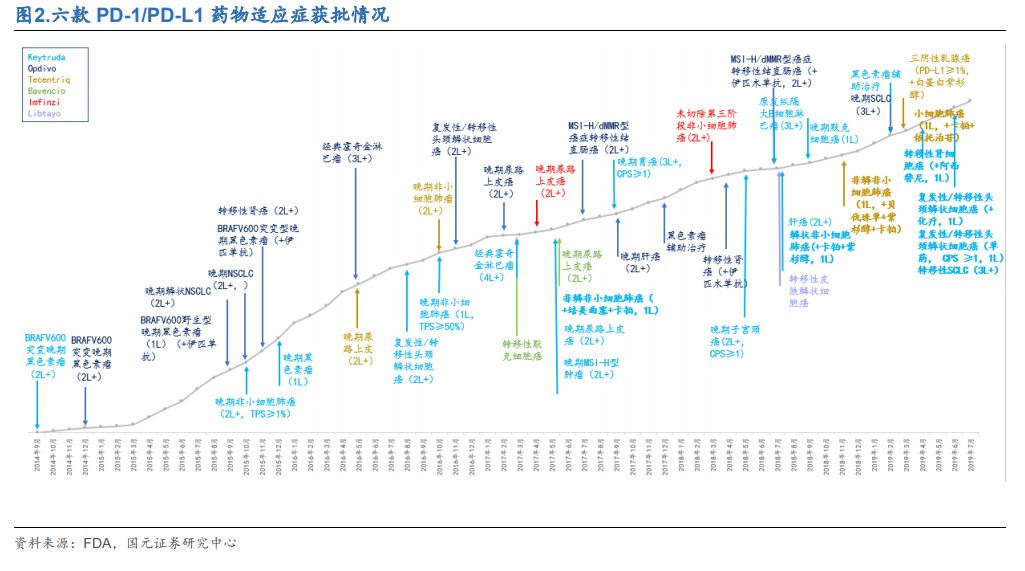
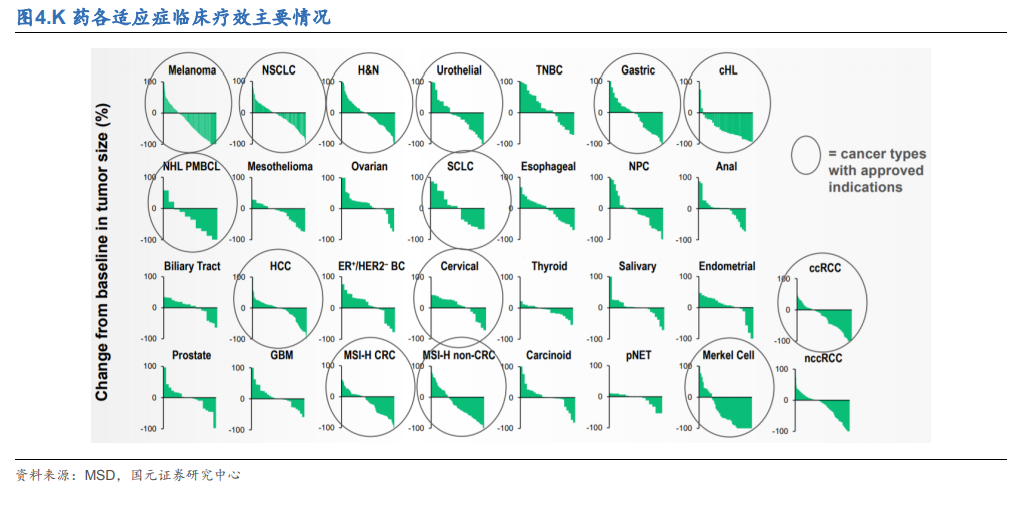
不同免疫治療藥物之間療效存在差異。從臨床結果來看,PD-1/PD-L1 免疫治療藥物在黑色素瘤、肺癌、尿路上皮癌、腎細胞癌、MSI-H/dMMR 相關腫瘤中與常規療法相比,有較為突出的治療效果。而同一適應癥不同藥物的臨床結果來看,雖然靶點和作用機理一致,但其臨床效果并不相同,相比之下,K 藥的 ORR 更高。